Früher Biologikaeinsatz bei Psoriasis kann den Krankheitsverlauf beeinflussen
Bericht:
Dr. med.vet. Susanne Kammerer
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Es gibt gute Gründe für den frühen Biologikaeinsatz bei mittelschwerer bis schwerer Psoriasis. Zudem richtet sich die Therapie auch nach dem Alter der Patienten.
Hinsichtlich der Auswahl der Biologika zur Therapie der mittelschweren bis schweren Psoriasis hat der Arzt inzwischen die «Qual der Wahl». Nach Ausführung von Prof. Dr. med. Khusru Asadullah, niedergelassener Dermatologe in Potsdam und Berlin, gibt es besonders bei IL-23-Inhibitoren Hinweise darauf, dass diese einen Einfluss auf die Krankheitsprogression nehmen können.Ursache hierfür ist vermutlich, dass es durch die Blockade von IL-23 zueiner Verringerung der gewebeständigen T-Gedächtnis-Zellen («tissue-resident memory cells»; TRM) kommt, die dafür verantwortlich sind, dass Psoriasisplaques wiederholt an denselben Stellen auftreten.
Aktuelle Studiendaten
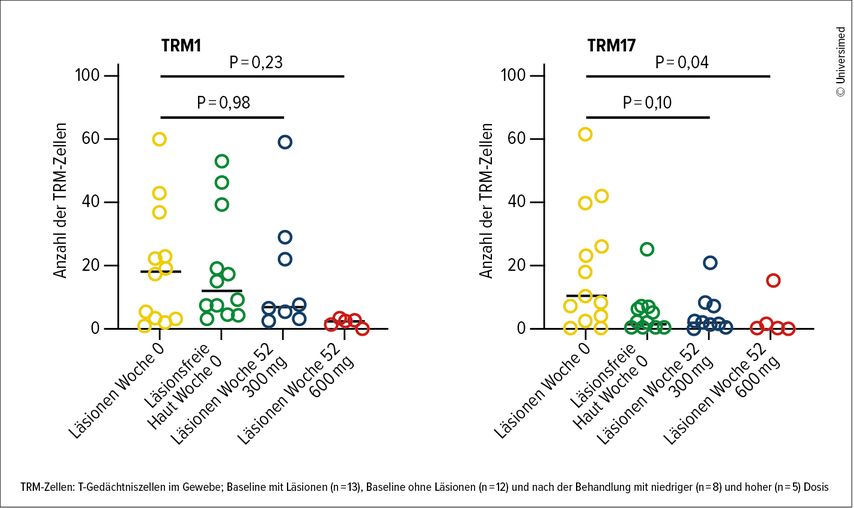
Darauf weisen auch die Ergebnisse der KNOCKOUT-Studie hin: Hier wurden Psoriasispatienten nur drei Mal mit sehr hohen Dosen (300mg oder 600mg) Risankizumab behandelt. Man untersuchte die unterschiedliche Verteilung von T-Zell-Subclustern in der läsionalen Haut sowie in der nicht läsionalen Haut zu Studienbeginn und in der läsionalen Haut nach Risankizumab-Behandlung an Woche 52 mittels RNA-Gensequenzierung der Hautbiopsien.1 Die Ergebnisse: Die hohen Induktionsdosen von Risankizumab führten zu einer deutlichen Verringerung der Anzahl der epidermalen TRM-Zellen (Abb.1). Darüber hinaus kehrten die läsionalen Entzündungszellen in Woche 52 auf das Niveau zurück, das in der nicht läsionalen Haut zu Beginn der Behandlung beobachtet wurde.
Abb. 1: Signifikante Reduktion der TRM-Zellen bei hohen Induktionsdosen von Risankizumab in Woche 52 (modifiziert nach Blauvelt A et al. 2024)1
Auch die GUIDE-Studie zeigte mit Guselkumab, dass Patienten, die früh behandelt werden, besser ansprechen, mittelfristig weniger Medikamente benötigen und gegebenenfalls auch ohne Therapie erscheinungsfrei bleiben.2 Dies könnte darauf zurückzuführen sein, dass Krankheitsmechanismen bei Patienten mit einer kürzeren Erkrankungsdauer noch nicht chronifiziert und wieder umkehrbar sind, was ein starkes Argument für eine frühe effektive Therapie ist.
Schlechtes Drugsurvival bei konventionellen Systemtherapien
Drug Survival, also der Zeitraum zwischen der ersten Einnahme und dem Absetzen eines Medikaments, ist ein wesentlicher Faktor für den Therapieerfolg. Auch diesbezüglich schneiden konventionelle Immunsuppressiva schlecht ab: Nur die Hälfte der Patienten nutzt Methotrexat auch noch nach einem Jahr. «Bei der Mehrzahl der Patienten vergeuden wir Zeit, bis wir sie endlich auf eine effektive Therapie einstellen», so die Erfahrung von Prof. Dr. med. Sascha Gerdes, Klinik für Dermatologie, Venerologie und Allergologie des Universitätsklinikums Schleswig-Holstein, Kiel. Auch das erhöhte kardiovaskuläre Risiko sei ein Argument, zielgerichtete Therapien früh einzusetzen. Einer Studie zufolge verringerte eine Biologika-Behandlung innerhalb der vorangegangenen drei Monate im Vergleich zu einer Nichtbehandlung schützend die Mortalitätsrate.3 Vorteile des frühen Einsatzes einer Biologikatherapie sind auch bezüglich der Entwicklung einer Psoriasisarthritis (PsA) dokumentiert, denn ca. 90% der Psoriasispatienten entwickeln eine Hautbeteiligung vor einer Gelenkbeteiligung. Auch hier gibt es Daten, dass die Inzidenz einer PsA geringer ist, wenn mit Biologika therapiert wird.4 Nicht zuletzt spricht die erheblich geringere Wirksamkeit gegen den Einsatz von konventionellen Immunsuppressiva: So erreichen bei Therapie mit Fumarsäure nach einem Jahr nur 19,6% der Patienten ein PASI50-Ansprechen. «Auch die Leitlinie stärkt uns den Rücken: Hier wird explizit erwähnt, dass man auf konventionelle Therapien verzichten kann, wenn Kriterien wie eine besonders schwere Psoriasis oder eine Psoriasis an Sonderlokalisationen vorliegen», erklärte Gerdes. So kann bei Sonderlokalisationen leitliniengerecht auch dann systemisch behandelt werden, wenn die üblicherweise gültige «10er-Regel» nicht greift. Sie legt normalerweise fest, dass eine Systemtherapie gerechtfertigt ist, wenn mehr als 10% der Körperoberfläche betroffen sindund wenn der Psoriasis Area and Severity Index (PASI) oder die Lebensqualität (anhand des Dermatology Life Quality Score) über 10 liegen. Bestehen jedoch Hautveränderungen im Kopf- und Genitalbereich oder ein Befall der Fingernägel, sind dies sogenannte Upgrade-Kriterien, bei denen auch ohne die «10er-Regel» eine Systemtherapie durchgeführt werden kann. Zudem darf auch als Ersttherapie ein Biologikum benutzt werden, wenn eine konventionelle Therapie kein ausreichendes Ansprechen erwarten lässt.5
Auch Kinder profitieren von einer modernen Therapie
Im Kindesalter ist Psoriasis wesentlich seltener als im Erwachsenenalter, hier liegt die Prävalenz zwischen 0,5 und 2%. Nach Ausführung von Dr. med. Nina Magnolo, Klinik für Hautkrankheiten am Universitätsklinikum Münster, können Psoriasisplaques im Kindesalter unter Umständen mit einem atopischen Ekzem verwechselt werden: Sie sind häufig weniger schuppend, dünner und kleiner als Plaques im Erwachsenenalter. Eine Psoriasis guttata ist mit 44% die zweithäufigste Form, die häufig durch Streptokokken-Infekte ausgelöst wird und in bis zu 70% der Fälle selbstlimitierend verläuft.
Die Erstmanifestation wird oft nach Infektionen beobachtet. Kinder haben zumeist eine positive Familienanamnese. Zudem spielen exogene Trigger eine grosse Rolle, z.B. Stress, eine Pharyngitis oder eine Covid-Infektion.
Schon bei pädiatrischen Psoriasispatienten findet sich eine erhöhte Komorbidität, z.B. Adipositas, sie leiden auch besonders unter dem damit verbundenen Stigma: Bis zu 30% reduzieren deswegen ihre Freizeitaktivität. Im Alter von acht bis zwölf Jahren haben sie ein neunfach erhöhtes Risiko für Angststörungen. Deshalb ist gerade bei pädiatrischen Patienten das Risiko für eine negative Auswirkung auf die gesamte weitere Lebensführung bedeutsam, was ein starkes Argument für eine frühzeitige effektive Therapie darstellt.
Insgesamt sind fünf Biologika zur Behandlung der mittelschweren bis schweren Psoriasis im Kindesalter zugelassen. Erstmalig wird in der aktuellen deutschen S2k-Leitlinie für die Therapie der Psoriasis im Kindesalter Methotrexat nicht mehr als erste Wahl bei mittelschwerer bis schwerer Psoriasis empfohlen, sondern aufgrund der deutlich besseren Wirksamkeit Biologika wie Adalimumab, Ixekizumab oder Secukinumab.6 Wesentlich ist, dass Kindern unter Systemtherapie keine Lebendimpfungen verabreicht werden.
Herausforderung älterer Patient
Aufgrund der demografischen Entwicklung ändert sich auch das Spektrum der Psoriasispatienten. «Gerade ältere Patienten bekommen kaum eine Systemtherapie», kritisierte PD Dr. med. Felix Lauffer, Klinik und Poliklinik für Dermatologie und Allergologie am Biederstein, Technische Universität München. Dies ist auch deshalb eine Herausforderung, da viele ältere Patienten aufgrund eingeschränkter Mobilität nicht in der Lage sind, eine Lokaltherapie adäquat aufzutragen. Ebenso ist die medizinische Versorgung in Pflegeeinrichtungen schwierig. Zudem wird die Haut im Alter immer trockener. Ältere Patienten weisen häufig viele Vortherapien auf und sprechen dann nicht mehr so gut auf die neue Therapie an. Als Ursache werden hier immunologische Änderungen vermutet. Aber auch Einschränkungen der Leber- und Nierenfunktion sowie Arzneimittelinteraktionen gilt es bei Komorbidität zu beachten. Diese Besonderheiten sind jedoch keine Rechtfertigung für therapeutischen Nihilismus. «Auch diesen Patienten bieten wir Biologika an, denn es gibt kaum sicherere Medikamente als IL-23-Blocker, die ausserdem den Vorteil langer Injektionsintervalle haben», erklärte Lauffer.
Im höheren Lebensalter begegnet man häufiger der ekzematisierten Psoriasis, die ein heterogeneres klinisches Erscheinungsbild aufweist. Wie der Name nahelegt, zeigt sich oft ein gemischter Phänotyp mit überschneidenden Merkmalen von Psoriasis und Ekzemen: So sind die Hautveränderungen nicht so scharf abgegrenzt wie bei der Psoriasis, häufig finden sich großflächig konfluierende Plaques mit eher moderater Schuppung. Fast alle Patienten mit ekzematisierter Psoriasis leiden unter starkem Juckreiz. Entsprechend sind beiden Patienten Exkoriationen und hämorrhagische Krusten zu sehen, die auf ausgiebiges Kratzen zurückzuführen sind. Das Krankheitsbild ist bislang nicht gut untersucht, doch sind sowohl Eosinophile als auch das Interleukin17C (IL-17C) erhöht. Auch die therapeutische Entscheidung ist hier schwierig. Es gibt positive Daten für JAK-Hemmer und PDE4-Inhibitoren, deren Effektstärke allerdings eher moderat ist. Anti-IL-17A-Hemmer sind eher ungünstig. In einem von Lauffer vorgestellten Fall wurde der Patient aufgrund einer starken IL-17C-Expression mit dem IL-17-Rezeptorblocker Brodalumab behandelt, der einzigen Therapieoption, mit der IL-17C angesprochen werden kann. Auf diese Therapie sprach der Patient sehr gut an, für Lauffer ein Zeichen, dass es sich durchaus lohnen würde, sich immunologisch Gedanken zu dem derzeit zur Verfügung stehenden Portfolio an Medikamenten zu machen. «Auch ältere Patienten verdienen eine effiziente Therapie und wir können diese sehr sicher machen», so das Fazit von Lauffer.
Quellen:
«Früher Einsatz von Biologika bei Psoriasis», Vortrag von Prof. Dr. med. Khusru Asadullah, Berlin; «Stellenwert konventioneller Systemtherapien bei Psoriasis 2024», Vortrag von Prof. Dr. med. Sascha Gerdes, Kiel; «Systemtherapie bei Kindern und Jugendlichen mit Psoriasis», Vortrag von Dr. med. Nina Magnolo, Münster; «Systemtherapie der Psoriasis im Alter», Vortrag von PD Dr. med. Felix Lauffer, München; FOBI, 8.7. bis 12.7.2024 in München
Literatur:
1 Blauvelt A et al.: High induction dosing of risankizumab in patients with moderate-to-severe plaque psoriasis: 52 week results from the phase 2 KNOCKOUT study. LB1, 2024 AAD Annual Meeting, San Diego, USA 2 Schäkel K et al.: Early disease intervention with guselkumab in psoriasis leads to a higher rate of stable complete skin clearance (‚clinical super response‘): week 28 results from the ongoing phase IIIb randomized, double-blind, parallel-group, GUIDE study. J Eur Acad Dermatol Venereol 2023; 37:2016-27 3 Langley RG et al.: Reduced risk of mortality associated with systemic psoriasis treatment in the Psoriasis Longitudinal Assessment and Registry (PSOLAR): a nested case-control analysis. J Am Acad Dermatol 2021; 84: 60-9 4 Acosta Felquer ML et al.: Treating the skin with biologics in patients with psoriasis decreases the incidence of psoriatic arthritis. Ann Rheum Dis 2022; 81: 74-9 5 Nast A et al.: Deutsche S3-Leitlinie zur Therapie der Psoriasis vulgaris, adaptiert von EuroGuiDerm – Teil 1: Therapieziele und Therapieempfehlungen. J Dtsch Dermatol Ges 2021; 19: 934-51 6 S2k-Leitlinie: Therapie der Psoriasis bei Kindern und Jugendlichen. https://register.awmf.org/assets/guidelines/013-094m_S2k_Therapie-der-Psoriasis-bei-Kindern-und-Jugendlichen_2022-03_1-verlaengert.pdf ; zuletzt aufgerufen am 3.10.2023
Das könnte Sie auch interessieren:
Hyperandrogenämie und „frozen ovary“
Das vermehrte Auftreten der männlichen Hormone im weiblichen Körper mit nachhaltigen klinischen Auswirkungen beginnt meist in der Pubertät, kann sich manchmal über die gesamte ...
Bei atopischem Ekzem früher innovative Therapien einsetzen
Biologika haben einen immer höheren Stellenwert – auch bei Kindern. Attraktive Behandlungsmöglichkeiten werden demnächst auch für das chronische Handekzem zur Verfügung stehen.
Mysteriöser Verlust elastischer Fasern
Die Patientin wird im Juli 2023 erstmals mit kreisförmigen Veränderungen am Abdomen sowie gelegentlichem Juckreiz vorstellig. Eine Verdachtsdiagnose wird zunächst in der histologischen ...